Hemoglobina glicada para el diagnóstico y seguimiento de la diabetes mellitus
Lina Marcela Restrepo Giraldo
Médica endocrinóloga. Jefe de Enlace clínico, Laboratorio Clínico Hematológico.
Fecha publicación: 19/01/2023
La hemoglobina glicada, también conocida como glicohemoglobina, hemoglobina A1C, HbA1c o A1C, es un componente especial de la sangre que se forma a partir de la unión entre la hemoglobina A (HbA), la proteína que se encuentra en los glóbulos rojos para transportar el oxígeno a todos los tejidos y células, y algunos azúcares, especialmente la glucosa, que entran a la circulación sanguínea después de haber sido ingeridos en la comida (Figura 1) 1,2
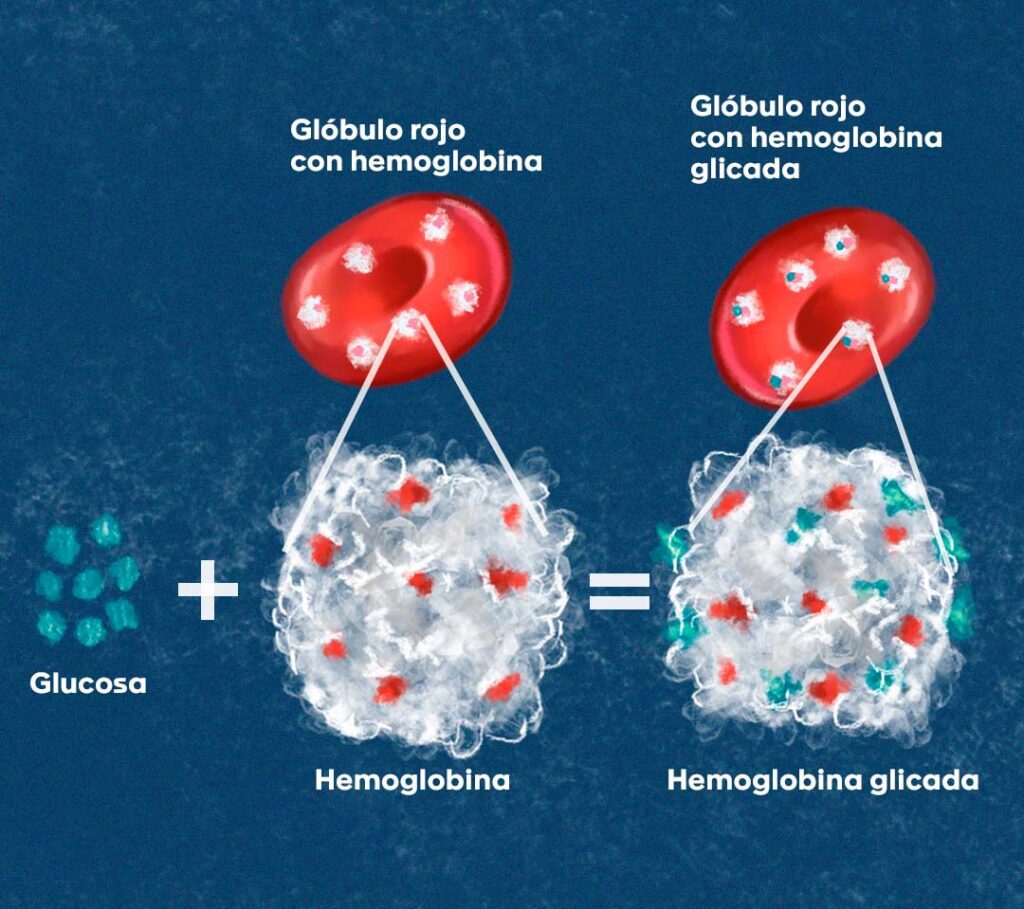
Figura 1. La glucosa se une a la hemoglobina que se encuentra en los glóbulos rojos, y que transporta cuatro moléculas de oxígeno que están unidas al hierro en su interior. Esto da como resultado la formación de la hemoglobina glicada, es decir, una hemoglobina con moléculas de glucosa adheridas permanentemente a su superficie.
La hemoglobina glicada en la diabetes mellitus
Gracias a dos grandes estudios clínicos de los años noventa, el “Diabetes Control and Complications Trials (DCCT)”, en pacientes con DM tipo 1 10, y el “United Kingdom Prospective Diabetes Study (UKPDS)”, en pacientes con DM tipo 2 11, se estableció a la HbA1c como un indicador del grado de control de la glucosa en la sangre y del riesgo de tener complicaciones crónicas de la enfermedad. Luego, en 2010, se confirmó como criterio primario para diagnosticar la DM (utilizando un método certificado por el NGSP y estandarizado con el ensayo de referencia DCCT) 12-13.
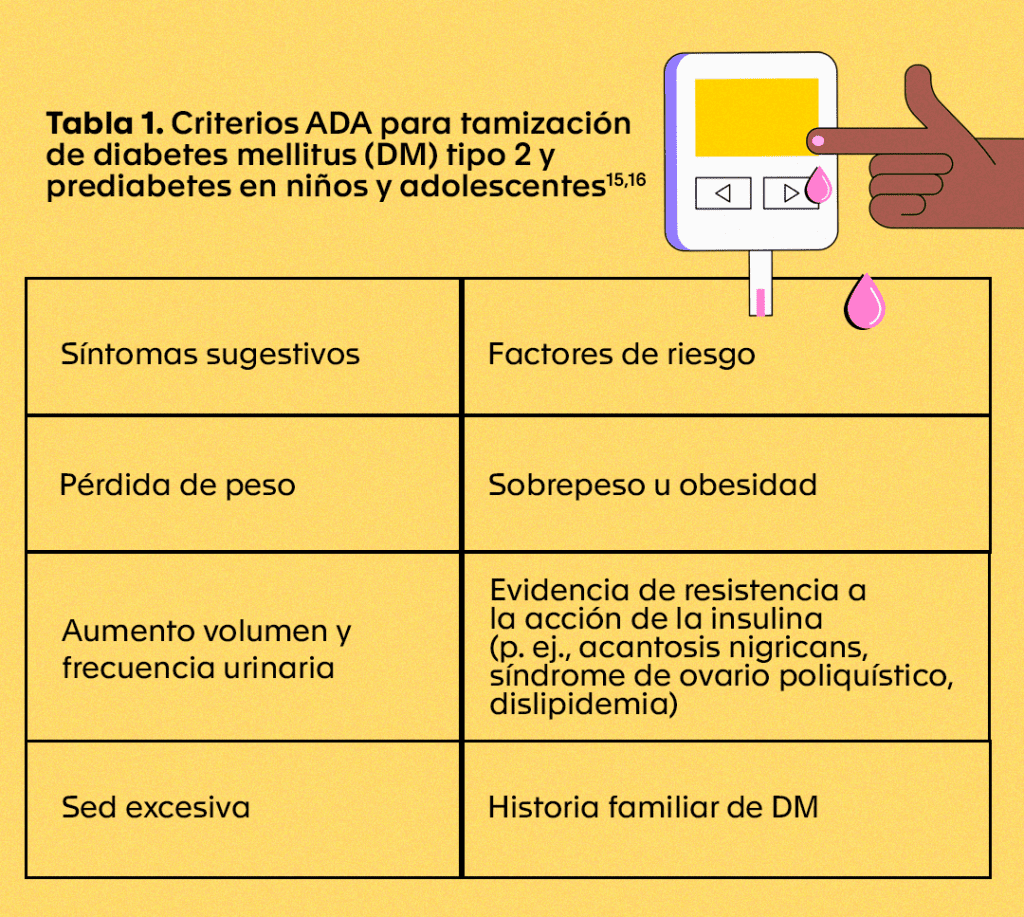
De acuerdo con la Asociación Americana de Diabetes (ADA) y el Colegio Americano de Endocrinología (ACE), es recomendable que los niveles de HbA1c se midan cada seis meses en los pacientes con un control glucémico estable y al menos cada tres meses en aquellos con variaciones en sus niveles de glucosa o que hayan cambiado su tratamiento 14. Por su parte, en los pacientes con prediabetes se sugiere realizar la prueba anualmente 3. En cuanto a la tamización de rutina para prediabetes y DM tipo 2 en niños y adolescentes sólo se recomienda cuando presentan síntomas sugestivos y uno o más factores de riesgo (tabla 1) 15-16. Para la DM tipo 1 aún no existen recomendaciones para su tamizaje en la población general utilizando la HbA1c.

Finalmente, en gestantes se recomienda evaluar la HbA1c para detectar DM no diagnosticada, como parte de los estudios de laboratorio de rutina en la visita prenatal inicial 17. Para el segundo y tercer trimestre no se ha definido ningún umbral para la HbA1C, pues no ha demostrado una buena sensibilidad ni especificidad para la detección de DM gestacional 18. En este caso, la tamización universal se realiza con la prueba de tolerancia oral de glucosa entre las 24 y 28 semanas de gestación 17.
Valoración e interpretación de resultados
Para el estudio de la HbA1c se requiere una muestra de sangre total tomada en tubo con anticoagulante EDTA (tapa lila) que, como ventaja adicional, permite que pueda tomarse en cualquier momento del día, sin necesidad de ayuno, y tiene una alta estabilidad (hasta de 1 semana a 4 °C) hasta su evaluación en el laboratorio. No obstante, condiciones donde la vida media de los glóbulos rojos disminuye, como las anemias, la enfermedad renal crónica, el embarazo, las transfusiones o pérdidas de sangre, etc., pueden llevar a valores de HbA1c alterados, por lo que el médico tratante debe conocerlas al momento de solicitar e interpretar la prueba 3,19.
En cuanto a la interpretación de los resultados de la HbA1c, esta se realiza con base en valores preestablecidos en consensos internacionales. Por ejemplo, la ADA y el ACE, indican que para reducir significativamente las complicaciones relacionadas con la DM, la meta es que las personas adultas (no gestantes) alcancen y mantengan valores individuales de HbA1c alrededor de 6,5 % y 7,0 %, en ausencia de cifras de glucosa séricas bajas (hipoglucemias) 5,7,10,14. Así mismo, establecieron para el diagnóstico de la DM valores por encima o iguales a 6,5 %, y como riesgo de desarrollarla (prediabetes) valores por debajo de 6,5%, pero por encima o iguales a 5,7% 3,14.
Por otra parte, si existen resultados discordantes entre la HbA1c y la sospecha clínica (en presencia o ausencia de síntomas sugestivos de hiperglucemia) se recomienda el uso de pruebas de medición de glucosa sanguínea complementarias (glucemia en ayunas o prueba de tolerancia oral a la glucosa). Si las dos pruebas son concordantes se confirma el diagnóstico DM. Si las dos pruebas son discordantes, se debe repetir la prueba que esté por encima del punto de corte para diabetes y el diagnóstico se realiza con base en la prueba confirmada 3,20.
No obstante, al igual que otros resultados de laboratorio, es importante que el médico tratante considere el perfil de cada paciente, incluyendo el historial de DM, factores de riesgo, el tipo de tratamiento y la dosis (si aplica), entre otros, para establecer la mejor conducta a seguir 21. Además, debe conocer el método de análisis utilizado para la medición de la HbA1c y verificar que las muestras hayan sido procesadas, preferiblemente, en un laboratorio certificado por el NGSP para garantizar que los resultados están estandarizados y evitar diagnósticos erróneos 3,21.
Métodos certificados en calidad
Entre los métodos para medir la HbA1c existen cuatro que se utilizan con mayor frecuencia en los laboratorios 22 y son aceptados por la NGSP 23: 1) la cromatografía líquida de alta eficacia (HPLC) de intercambio iónico, que permite separar la HbA1c de las demás variantes de la hemoglobina en función de su carga eléctrica, y 2) el inmunoensayo, 3) el ensayo enzimático y 4) la HPLC de afinidad con boronato, que se basan en las diferencias estructurales entre la HbA1c y las formas de la hemoglobina que no están glicadas.
El uso óptimo de estas pruebas y la confiabilidad de los resultados que entregan para el diagnóstico y seguimiento de la DM depende de que se sigan estrictos controles de calidad y que la medición esté estandarizada de acuerdo a los estudios DCCT y UKPDS; además, que el desempeño analítico sea monitoreado de manera continua mediante estudios comparativos con laboratorios de referencia internacionales como los de la red del NGSP 3,14,21,24.
En el Laboratorio Clínico Hematológico contamos con la metodología de HPLC (analizador Tosoh G8), que mide la HbA1c de forma automatizada, brinda información precisa y confiable, y se encuentra certificado internacionalmente. Además, participamos en los programas de evaluación del desempeño de la HbA1c cada trimestre y en los ensayos de comparación interlaboratorios de forma anual con el NGSP, lo que nos permite contar con la certificación como Laboratorio nivel I 23.
Para conocer más sobre la red del NGSP y la certificación otorgada al Hematológico clic aquí.
Bibliografía
- Eyth E, Naik R. Hemoglobin A1C. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK549816/
- Sherwani SI, Khan HA, Ekhzaimy A, Masood A, Sakharkar MK. Significance of HbA1c Test in Diagnosis and Prognosis of Diabetic Patients. Biomark Insights. 2016;11:95-104.
- American Diabetes Association. 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes—2021. Diabetes Care. 1 de enero de 2021;44(Supplement_1):S15-33.
- International Diabetes Federation. IDF Diabetes Atlas [Internet]. 10a ed. Bruselas, Bélgica: International Diabetes Federation; 2021. Disponible en: https://www.diabetesatlas.org
- Stratton IM. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ. 12 de agosto de 2000;321(7258):405-12.
- American Diabetes Association. 11. Microvascular Complications and Foot Care: Standards of Medical Care in Diabetes—2021. Diabetes Care. 1 de enero de 2021;44(Supplement_1):S151-67.
- Donaghue KC, Chiarelli F, Trotta D, Allgrove J, Dahl-Jorgensen K. Microvascular and macrovascular complications associated with diabetes in children and adolescents. Pediatr Diabetes. septiembre de 2009;10:195-203.
- The relationship of glycemic exposure (HbA1c) to the risk of development and progression of retinopathy in the diabetes control and complications trial. Diabetes. agosto de 1995;44(8):968-83.
- Introduction: Standards of Medical Care in Diabetes—2021. Diabetes Care. 1 de enero de 2021;44(Supplement_1):S1-2.
- The Effect of Intensive Treatment of Diabetes on the Development and Progression of Long-Term Complications in Insulin-Dependent Diabetes Mellitus. N Engl J Med. 30 de septiembre de 1993;329(14):977-86.
- Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet Lond Engl. 12 de septiembre de 1998;352(9131):837-53.
- The International Expert Committee. International Expert Committee Report on the Role of the A1C Assay in the Diagnosis of Diabetes. Diabetes Care. 1 de julio de 2009;32(7):1327-34.
- American Diabetes Association. 6. Glycemic Targets: Standards of Medical Care in Diabetes—2021. Diabetes Care. 1 de enero de 2021;44(Supplement_1):S73-84.
- American Diabetes Association. 13. Children and Adolescents: Standards of Medical Care in Diabetes—2021. Diabetes Care. 1 de enero de 2021;44(Supplement_1):S180-99.
- Arslanian S, Bacha F, Grey M, Marcus MD, White NH, Zeitler P. Evaluation and Management of Youth-Onset Type 2 Diabetes: A Position Statement by the American Diabetes Association. Diabetes Care. 1 de diciembre de 2018;41(12):2648-68.
- ElSayed NA, Aleppo G, Aroda VR, Bannuru RR, Brown FM, Bruemmer D, et al. Introduction and Methodology: Standards of Care in Diabetes—2023. Diabetes Care. 1 de enero de 2023;46(Supplement_1):S1-4.
- Donovan L, Hartling L, Muise M, Guthrie A, Vandermeer B, Dryden DM. Screening Tests for Gestational Diabetes: A Systematic Review for the U.S. Preventive Services Task Force. Ann Intern Med. 16 de julio de 2013;159(2):115.
- Lo C, Lui M, Ranasinha S, Teede HJ, Kerr PG, Polkinghorne KR, et al. Defining the relationship between average glucose and HbA1c in patients with type 2 diabetes and chronic kidney disease. Diabetes Res Clin Pract. abril de 2014;104(1):84-91.
- Selvin E, Wang D, Matsushita K, Grams ME, Coresh J. Prognostic Implications of Single-Sample Confirmatory Testing for Undiagnosed Diabetes: A Prospective Cohort Study. Ann Intern Med. 7 de agosto de 2018;169(3):156-64.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). Diabetes & Prediabetes Tests [Internet]. 2020. Disponible en: https://www.niddk.nih.gov/health-information/professionals/clinical-tools-patient-management/diabetes/diabetes-prediabetes
- Weykamp C, John WG, Mosca A. A Review of the Challenge in Measuring Hemoglobin A1c. J Diabetes Sci Technol. mayo de 2009;3(3):439-45.
- NGSP. Certified Methods and Laboratories [Internet]. Harmonizing Hemoglobin A1c Testing. 2022. Disponible en: http://www.ngsp.org/certified.asp
- NGSP. Obtaining Certification [Internet]. Harmonizing Hemoglobin A1c Testing. 2010. Disponible en: http://www.ngsp.org/critsumm.asp



