Utilidad de las ayudas cardiodiagnósticas
Por: Andrés Posada Romero, médico general.
Enlace Clínico, Laboratorio Clínico Hematológico.
Publicado: 15 agosto de 2023
Nuestro cuerpo está compuesto por millones de células que requieren oxígeno y nutrientes esenciales, como azúcares y proteínas, para obtener energía y funcionar adecuadamente. Estas sustancias se encuentran en la sangre y son distribuidas por todo el organismo a través del sistema cardiocirculatorio. El corazón actúa como la bomba que impulsa la sangre para que circule a través de las venas y las arterias, y se encuentra formado por cuatro cámaras o cavidades: dos aurículas (superiores) y dos ventrículos (inferiores) (1).
Cuando la sangre ha transferido el oxígeno, las proteínas y los azúcares a las células del cuerpo, regresa al corazón a través de las venas hacia la aurícula derecha. Luego, pasa a través de la válvula tricúspide hacia el ventrículo derecho. Desde allí, la sangre es enviada a los pulmones por medio de la arteria pulmonar para que incorpore el oxígeno tomado en la respiración. Después de oxigenada, la sangre vuelve al corazón por las venas pulmonares hacia la aurícula izquierda, pasa por la válvula mitral y llega al ventrículo izquierdo, desde donde es impulsada hacia la aorta para que sea distribuida (1).
La evaluación de la salud del corazón y la detección de posibles irregularidades se apoyan en diversas herramientas biomédicas. En este texto, abordaremos algunas de las principales ayudas diagnósticas que ofrecen información clave sobre el ritmo cardíaco, la actividad eléctrica o la función cardiaca para el diagnóstico y seguimiento de algunas enfermedades cardiovasculares.
El electrocardiograma.
Un electrocardiograma (abreviado como EKG o ECG) es una prueba que registra la actividad eléctrica del corazón. Cada latido cardiaco genera un impulso eléctrico u onda que se desplaza por el corazón, haciendo que se contraiga y bombee sangre. El latido cardíaco normal en el ECG se observa la sincronización de las cámaras superiores (aurículas) e inferiores (ventrículos) (2,3).
El ECG registra la actividad eléctrica del corazón colocando electrodos en la piel del paciente, que se encuentran conectados al electrocardiógrafo. Este dispositivo muestra las diferentes ondas representativas de los estímulos eléctricos de las aurículas y los ventrículos. Para obtener la representación gráfica de la actividad eléctrica, se utilizan 10 electrodos que generan 12 derivaciones, lo que permite obtener 12 trazados de los impulsos eléctricos del corazón desde diferentes puntos del cuerpo (4).
La contracción de las aurículas derecha e izquierda se refleja en la primera onda del electrocardiograma, conocida como “onda P”. Luego se observa una línea recta (isoeléctrica) que indica que el impulso eléctrico fue transmitido a los ventrículos (segmento PR). Luego, aparece la siguiente onda, llamada “complejo QRS”, que representa la contracción de los ventrículos derecho e izquierdo. La onda final u “onda T” refleja la recuperación eléctrica o el retorno de los ventrículos a un estado de reposo (2,3).
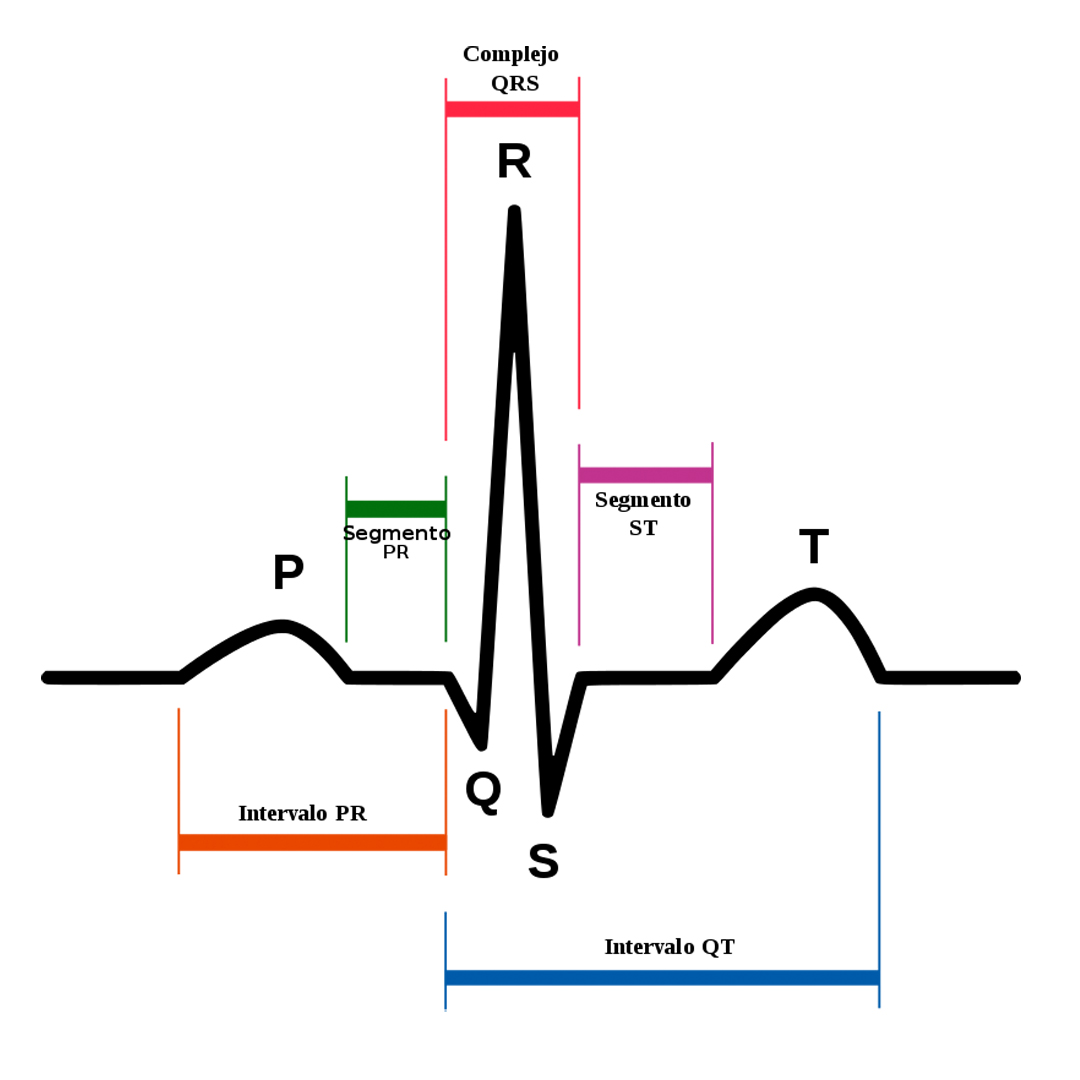
El ECG proporciona principalmente dos tipos de información (2):
- Medición de intervalos temporales: permite determinar el tiempo que tarda la onda eléctrica en pasar de una parte del corazón a la siguiente. Esto ayuda a evaluar si la actividad eléctrica es normal, lenta, rápida o irregular.
- Medición de la cantidad de actividad eléctrica en el músculo cardíaco: revela si hay partes del corazón de gran tamaño o con alta carga de volumen de sangre.
Además, algunas alteraciones en el trazado electrocardiográfico pueden indicar alteraciones cardíacas específicas, desequilibrios hidroelectrolíticos, intoxicaciones u otros trastornos.
¿A quiénes debe realizarse?
El electrocardiograma se realiza de manera rutinaria bien sea como parte del tamizaje, antes de ciertos procedimientos quirúrgicos o para el diagnóstico y seguimiento de afecciones cardíacas o enfermedades crónicas (5).
¿Cómo se realiza el electrocardiograma?
El personal médico adhiere los electrodos en la piel del paciente mediante adhesivos o ventosas, las cuales están conectadas a los cables del electrocardiógrafo. Estos electrodos se ubican en los tobillos, las muñecas y el pecho, permitiendo capturar el mismo impulso eléctrico desde diferentes posiciones (4,6).
Antes de colocar los electrodos, se limpia el área de la piel y, en algunos casos, será necesario eliminar el vello de la zona. Una vez encendido el equipo, se procede a realizar el trazado de las 12 derivaciones o más, según las necesidades de cada paciente (4).
Después, se verifica la calidad adecuada del trazado para su lectura e interpretación. Los electrodos se retiran del paciente y se limpia la piel. Finalmente, el médico cardiólogo realiza la lectura del trazado electrocardiográfico; en nuestro caso, en un plazo máximo de 24 horas.
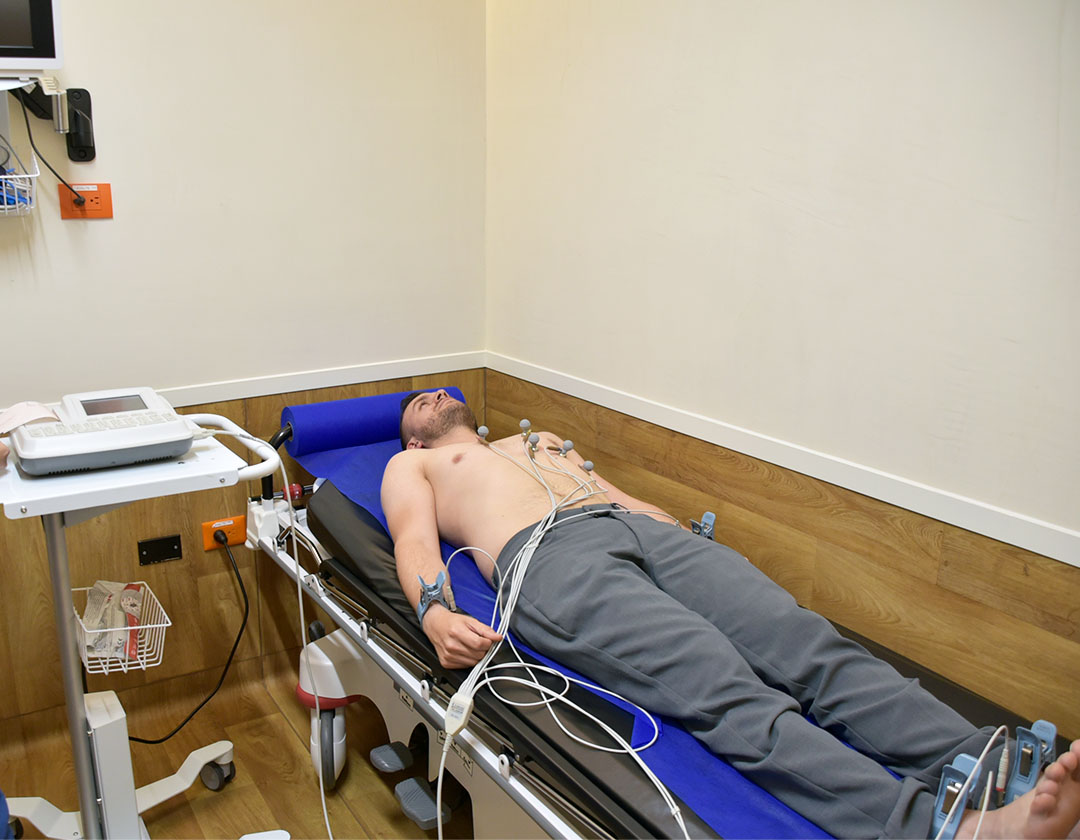
Monitorización electrocardiográfica ambulatoria o HOLTER
El registro ambulatorio del electrocardiograma ambulatorio, también conocido como Holter, es un sistema que permite el registro, visualización y análisis del ECG de un individuo en movimiento. Los sistemas Holter actuales son portátiles y no interfieren con las actividades diarias del paciente, lo que facilita la obtención de un registro eléctrico completo con una alta calidad de trazado (7–9).
La modalidad que más se utiliza en la práctica clínica es la grabación continua durante 24 o 48 horas. Para llevar a cabo este proceso, se requiere un equipo básico compuesto por (7,9):
Electrodos: se adhieren a la piel mediante discos adhesivos plastificados. Es importante preparar meticulosamente las zonas de la piel, eliminando vello si lo hay y limpiando con alcohol. Para obtener un mejor trazado electrocardiográfico, los electrodos deben colocarse sobre planos óseos. Después de colocarlos, se conectan los cables a cada electrodo, y se recogen los primeros 8 cm a 12 cm del cable en un bucle, que también se fija a la piel para evitar movimientos bruscos que puedan dañar el trazado.
Grabadora digital: cuenta con un reloj integrado y una fuente de energía. Es de tamaño pequeño y ligero (menos de 250 g), lo que brinda mayor comodidad al paciente y permite la grabación incluso durante el ejercicio. Los equipos actuales cumplen con los requisitos mínimos establecidos por la American Heart Association para el análisis del segmento ST, incluyendo la capacidad de analizar adecuadamente señales de alta y baja frecuencia en un rango de 0,05 Hz a 100 Hz.
Electrocardioanalizadores: cuentan con un sistema de análisis automático que clasifica el trazado de las ondas cardiacas según su forma y voltaje. Además, proporciona un informe que incluye los siguientes parámetros:
Ritmo cardíaco: total de complejos “QRS” y frecuencia cardiaca máxima y mínima, en cada hora y en las 24 horas, presentados en forma de tendencia de frecuencias, histograma o valores numéricos.
Análisis del segmento ST: alteraciones del segmento ST en 24 horas y cuantificación de sus ascensos o descensos en milímetros.
Arritmias ventriculares: detecta, cuantifica y clasifica las arritmias ventriculares (p. ej. extrasístoles ventriculares aisladas, en parejas y en salvas de taquicardia) mostrando la información en forma de histograma o valores numéricos.
Estos equipos también permiten la reproducción de los trazados electrocardiográficos a distintos tamaños y velocidades de papel.
¿A quiénes debe realizarse?
El Holter se utiliza para diagnosticar y caracterizar trastornos del ritmo cardíaco (arritmias), y correlacionarlos con síntomas como síncope, mareos, palpitaciones, fatiga y dolor torácico. Actualmente, también se utiliza para estudiar la isquemia miocárdica, tanto silente como sintomática (cambios en el segmento ST-T), lo cual es especialmente importante en pacientes que no pueden realizar una prueba de esfuerzo. Además, se utiliza para evaluar la eficacia de medicamentos antiisquémicos y antiarrítmicos, y rutinariamente en pacientes con marcapasos y desfibriladores implantados (7).
¿Cómo se realiza el Holter?
Al igual que en un electrocardiograma, se colocan electrodos en la piel del pecho del paciente utilizando adhesivos. Estos electrodos se conectan a la registradora que graba los eventos y esta se asegura al cuerpo del paciente como ya se describió más arriba (7). Después de 24 horas, el paciente regresa para que se retire el equipo. Los datos se descargan de la registradora mediante un software para su análisis e interpretación. Finalmente, el cardiólogo lee y analiza el trazado electrocardiográfico, en nuestro caso en un plazo máximo de 72 horas.
Monitoreo Ambulatorio de Presión Arterial (MAPA)
La monitorización ambulatoria de la presión arterial (MAPA) es una prueba que permite medir de forma continua la presión arterial de un paciente fuera del entorno médico-hospitalario, y generalmente durante 24 horas (7,10). Se considera actualmente la técnica más precisa para el diagnóstico preciso de la hipertensión arterial (HTA) y para evaluar la eficacia de los medicamentos antihipertensivos. Por lo tanto, su uso se ha vuelto rutinario en la mayoría de los servicios de cardiología y unidades de hipertensión (7).
¿A quiénes debe realizarse?
Las indicaciones para el uso del MAPA, según el séptimo informe del Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (JNC-VII) de los Estados Unidos, son las siguientes (7,11):
- Sospecha de hipertensión arterial de «bata blanca», que se refiere al aumento de la presión arterial del paciente en un entorno médico.
- Evaluación del efecto o resistencia a medicamentos con efecto sobre la presión arterial.
- Evaluación del patrón de la presión arterial durante el sueño, especialmente en casos de «non-dippers» (ausencia de descenso nocturno de la presión arterial).
- Análisis de hipertensión arterial episódica, como en casos de feocromocitoma.
- Evaluación de hipotensión asociada con terapia antihipertensiva.
- Investigación de mareos o desmayos de origen desconocido que podrían estar relacionados con enfermedades del nodo sinusal o disfunción del marcapasos, entre otros.
- Evaluación del efecto de los antihipertensivos en ensayos clínicos de investigación.
¿Cómo se realiza el MAPA?
El procedimiento de MAPA implica la colocación de un brazalete insuflable en el paciente, que está conectado a una grabadora digital. La grabadora está programada para inflar y desinflar el brazalete en intervalos específicos durante el día y la noche. Antes de inflar el brazalete, emite una señal. Una vez conseguida la presión necesaria, inicia el desinflado lentamente. Durante esta fase, es importante que el brazo se mantenga en reposo y extendido (7,10).
Después de completar el período de registro de 24 horas, el paciente regresa al servicio médico para que se retire el dispositivo y los datos se transfieren al software correspondiente (10). Estos datos serán interpretados por un médico especialista, en nuestro caso en un plazo máximo de 48 horas.
**
En Enlace Clínico del Laboratorio Clínico Hematológico, contamos con la Unidad de Cardiodiagnóstico, liderada por el Dr. Gustavo Restrepo Molina, médico cardiólogo y ecografista destacado en la ciudad y respaldado por un equipo médico y de enfermería altamente calificado comprometido en brindar una atención humanizada y personalizada.
Los invitamos a hacer uso de nuestros servicios de ayudas cardiodiagnósticas de alta calidad en la ciudad de Medellín, Colombia. Para agendar una cita, puede comunicarse con nosotros a través del teléfono 604 44 44 200 o por nuestra línea de WhatsApp al +57 311 7497048. Estaremos encantados de atenderle y ofrecerle el cuidado que merecen.
Bibliografía
- Hansen JT, Netter FH, editores. Netter’s clinical anatomy. 4th edition. Philadelphia, PA: Elsevier; 2014. 588 p.
- American Heart Association. Electrocardiograma (ECG o EKG) [Internet]. 2023 [citado 4 de julio de 2023]. Disponible en: https://www.goredforwomen.org/es/health-topics/heart-attack/diagnosing-a-heart-attack/electrocardiogram-ecg-or-ekg
- Zavala-Villeda J. Descripción del electrocardiograma normal y lectura del electrocardiograma. Rev Mex Anest. 2017;40(Suppl 1):210-3.
- Fundación Española del Corazón. Electrocardiograma [Internet]. 2023 [citado 4 de julio de 2023]. Disponible en: https://fundaciondelcorazon.com/informacion-para-pacientes/metodos-diagnosticos/electrocardiograma.html
- Watson Hernandez RA. Interpretación del electrocardiograma normal: Electrocardiograma. Rev Cienc Salud Integrando Conoc. 21 de octubre de 2022;6(5):85-91
- García Velarte M, Barcelona Blasco C, García García LR, Millán Duarte Y, García Sacramento AC, Garcés Fuertes P. El papel de la enfermería en la adecuada realización del electrocardiograma. Un artículo monográfico. Rev Sanit Investig. 2021;2(11).
- Palma Gámiz JL, Arribas Jiménez A, González Juanatey JR, Marín Huerta E, Simarro Martín-Ambrosio E. Guías de práctica clínica de la Sociedad Española de Cardiología en la monitorización ambulatoria del electrocardiograma y presión arterial. Rev Esp Cardiol. 2000;53(1):91-109.
- Villegas-García M, Carrillo-Mora LM, Tovar MM. Cuándo indicar la práctica de un holter. FMC – Form Médica Contin En Aten Primaria. marzo de 2023;30(3):127-31.
- Steinberg JS, Varma N, Cygankiewicz I, Aziz P, Balsam P, Baranchuk A, et al. 2017 ISHNE-HRS expert consensus statement on ambulatory ECG and external cardiac monitoring/telemetry. Heart Rhythm. julio de 2017;14(7):e55-96.
- Rodriguez Escobar T, Sellén Sanchén E. Utilidad del monitoreo ambulatorio de la presión arterial en la práctica clínica. Progaleno. 2019.a-07-15.a ed. 2019;2(2):13.
- Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JLJ, et al. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertens Dallas Tex 1979. diciembre de 2003;42(6):1206-52.



