Hepatitis virales
Hepatitis virales
Por:
Ana Isabel Toro-Montoya*, Juan Carlos Restrepo-Gutiérrez**
*Bacterióloga y Laboratorista Clínica. MSc en Virología. Directora Científica,
Editora Médica Colombiana S.A. Medellín, Colombia.
**Médico, Especialista en Medicina Interna, Especialista en Hepatología Clínica, MSc, PhD. Profesor, Universidad de Antioquia. Coordinador Unidad de Hepatología y Programa de Trasplante de
Hígado, Hospital Pablo Tobón Uribe. Medellín, Colombia.
Publicado el 27-07-2021
Compartir
El término “hepatitis” significa inflamación del hígado. Las hepatitis son generalmente causadas por infecciones virales, sin embargo, algunos medicamentos, tóxicos, el consumo de alcohol crónico, y enfermedades como las autoinmunes también puede ser su causa. Las hepatitis virales son un problema de salud pública a nivel mundial (1). Existen varios virus asociados a esta enfermedad, pero los más comunes son los virus de la hepatitis A, el virus de la hepatitis B y el virus de la hepatitis C. Otros virus que pueden producir inflamación del hígado son el virus de la hepatitis D (delta), el virus del Epstein-Barr, el virus herpes simplex y el citomegalovirus (2)(3)(4).
Pese a que la hepatitis puede ser causada por diferentes virus, con diferentes rutas de transmisión, el hígado resulta afectado de una u otra manera, ya sea porque el virus infecte directamente las células hepáticas (hepatocitos) para su replicación, o que la hepatitis se dé como parte de una infección generalizada en el organismo. La infección puede ser aguda o crónica dependiendo de su duración, y la respuesta inmune del hospedero es usualmente la responsable del daño hepático. Los virus de las hepatitis B y C causan la mayor parte de las infecciones crónicas, que pueden eventualmente conducir a un daño hepático tan severo, que haya la necesidad de un trasplante de hígado (1)(3). A continuación, se describen las hepatitis más comunes, que son la A, la B y la C.
Hepatitis A
Es la presentación de hepatitis más frecuente en el mundo y hace parte de las enfermedades de notificación obligatoria en Colombia. Las observaciones epidemiológicas la asocian a zonas templadas y a países subdesarrollados dadas las medidas sanitarias precarias, además, se presenta como epidemias que recurren en forma cíclica. La hepatitis A es causada por un virus ARN sin envoltura, perteneciente a la familia Picornaviridae, se inactiva con la luz ultravioleta, la ebullición y con el contacto con cloro o formaldehído (1)(5).
El virus de la hepatitis A se transmite, por lo general, mediante la ingestión de agua y alimentos contaminados con materia fecal de un individuo infectado. El periodo de incubación es entre 2 y 4 semanas (1). Más del 75% de los adultos con hepatitis A presentan síntomas de predominio gastrointestinal, como son náuseas, dolor abdominal, falta de apetito, diarrea, fiebre, fatiga e ictericia (coloración amarilla de la piel y ojos). Por el contrario, la mayoría de los niños que la padecen cursan asintomáticos, y conduce a la formación de anticuerpos protectores. En general se considera que la mortalidad por hepatitis A es muy baja (6).
Para el diagnóstico de hepatitis A se hace la búsqueda de anticuerpos en suero, que puede detectar la presencia de inmunoglobulina (Ig) tipo M (IgM), la cual confirma la infección actual o reciente. De igual forma, se pueden detectar anticuerpos IgG si se desea confirmar la exposición antigua o resuelta al virus de la hepatitis A. Estos anticuerpos tipo IgG también son positivos en las personas vacunadas (4).
Para prevenir la hepatitis A, en particular a los viajeros a zonas endémicas, se dispone de vacunas con virus inactivados y atenuados (1). Algunos países endémicos han incluido la vacuna en sus esquemas de vacunación para los niños; es inocua y capaz de producir anticuerpos neutralizantes en más del 94% de los casos luego de la primera dosis. Otras personas que se pueden beneficiar con la vacuna son los pacientes que esperan trasplante hepático, aquellos que utilizan drogas intravenosas ilícitas, homosexuales, y los que reciben concentrados de factores de coagulación. Se estima que la duración del efecto de la vacuna es hasta por 20 años. Los individuos que ya se han expuesto al virus, pueden recibir gammaglobulina contra virus de la hepatitis A para prevenir la enfermedad (7). También se debe tener presente que unas medidas efectivas para la prevención de la hepatitis A incluyen evitar la contaminación fecal de las manos, aguas y alimentos que impida la transmisión del virus.

Hepatitis B
Se estima que al menos 2.000 millones de personas han estado expuestas al virus de la hepatitis B, y de ellas más de 300 millones son portadores crónicos (8). El virus de la hepatitis B está constituido por ADN y pertenece a la familia Hepadnaviridae; esta familia de virus, aunque infecta los hepatocitos, puede encontrarse en otros órganos como el riñón y el páncreas, sin embargo, la infección en estos sitios no da lugar a enfermedades extrahepáticas (4).
El virus de la hepatitis B tiene transmisión vertical, es decir, de madre a hijo durante el parto, pero se transmite también a través del contacto sexual, por el uso de drogas ilícitas intravenosas si se comparten agujas, por tatuajes y piercings, en las personas sometidas a hemodiálisis frecuentes y por accidentes ocupacionales (9)(10). El período de incubación puede variar entre 30 y 180 días, y la mayoría de los individuos infectados pueden eliminar la infección de manera espontánea. Un porcentaje pequeño permanecen como portadores del virus y algunos de ellos desarrollan hepatitis crónica, que puede eventualmente evolucionar a cirrosis o incluso a un cáncer de hígado. La edad a la cual se adquiere la infección es el principal factor de riesgo para el desarrollo de la infección crónica. Los niños infectados en los primeros 6 años de vida tienen más riesgo de sufrir una infección crónica (7).
Como es común para algunas de las hepatitis virales, la infección aguda es asintomática en la mayoría de infectados, pero se pueden presentar manifestaciones clínicas como fiebre, ictericia, orina oscura, cansancio extremo, náuseas, vómito y dolor abdominal. El virus de la hepatitis B puede detectarse en la sangre, semen, secreciones vaginales, saliva y hasta en las lágrimas en pocas cantidades (1)(4).
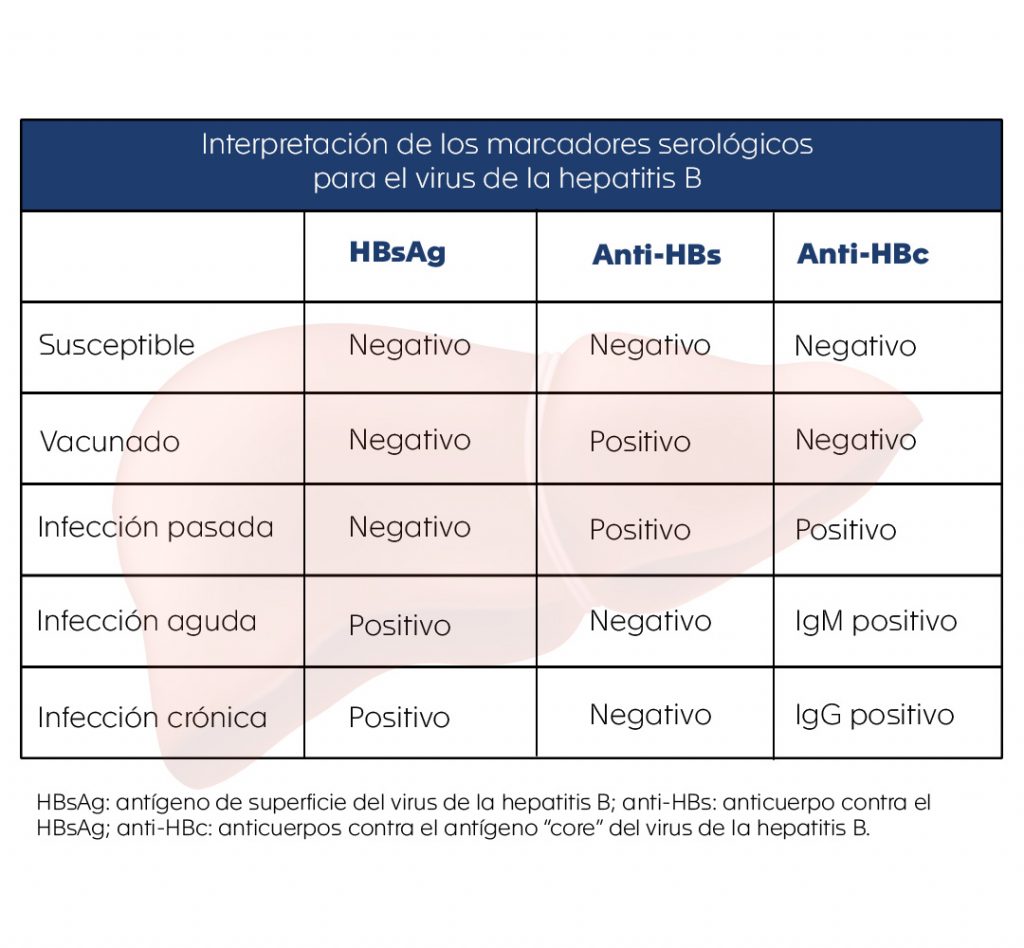
Para el diagnóstico de la hepatitis B se cuenta con varios marcadores serológicos que reflejan el tipo de infección que padece la persona (10). Estos marcadores serológicos se pueden detectar en la sangre de los individuos infectados y proporcionan una valiosa información con respecto al estado de su infección, además, ayudan al médico a determinar la conducta para el manejo y tratamiento de la enfermedad (4). Para comprender mejor la utilidad de los principales marcadores serológicos que se encuentran en la sangre de las personas infectadas y la información que brindan (ver tabla), se plantean las siguientes preguntas:
¿Cursa el paciente con una infección por este virus?
Para responder esta pregunta es imprescindible la solicitud de antígeno de superficie del virus de la hepatitis B (HBsAg). Usualmente se detecta en el suero desde la cuarta semana luego del contacto con el virus, e incluso antes del inicio de los síntomas.
¿Tiene el paciente una infección aguda o crónica?
En esta instancia es útil la detección de anticuerpos contra el antígeno “core” del virus de la hepatitis B (HBcAg). Sus niveles en sangre se elevan una a dos semanas luego de que el HBsAg se vuelve positivo.
La detección de IgM e IgG contra el HBcAg es de gran utilidad para diferenciar el tipo de infección. La IgM indica una infección aguda o reciente, en tanto que la presencia de IgG indica una infección crónica, ya que estos anticuerpos aparecen positivos luego de 3 a 6 meses de la infección y permanecen por lo general durante la vida del individuo infectado. El HBsAg también permanece positivo durante la infección crónica.
¿Cómo saber si el paciente tiene inmunidad para el virus de la hepatitis B?
Aquí tiene utilidad la solicitud de las pruebas que detectan anticuerpos contra el virus de la hepatitis B (anti-HBs y anti-HBc), los cuales están positivos en dos contextos:
- En el paciente que recibió la vacuna. En estos casos, el anti-HBs es positivo y el anti-HBc es negativo.
- En el paciente que presentó la infección y adquirió inmunidad contra el virus. En estos casos, tanto el anti-HBs como el anti-HBc son positivos.
¿Cómo saber si una persona es susceptible de infectarse por el virus?
En estos casos, el HBsAg, anti-HBs y anti-HBc son todos negativos, lo cual indica que el individuo no ha sido expuesto al virus y puede contraer la infección.
Para evaluar la condición de los pacientes que ya han sido infectados con el virus, también se dispone de una prueba molecular que cuantifica el ADN viral (carga viral) (4).
Para la prevención de la infección existen varias vacunas, las cuales han probado ser altamente efectivas. La hepatitis B es una enfermedad potencialmente prevenible si se aplica la vacuna como parte de los programas de vacunación. El esquema de vacunación con 3 dosis debe iniciarse idealmente en todos los lactantes lo antes posible tras el parto (11)(12).
Hepatitis C
El virus de la hepatitis C fue inicialmente conocido como virus “no-A no-B”. Con el desarrollo de las pruebas moleculares se identificó su genoma (material genético), caracterizándolo como un virus ARN, perteneciente a la familia Flaviviridae (4)(13). La incidencia es mayor entre los 30 y 49 años, y pese a que ha disminuido, aún es considerada por la Organización Mundial de la Salud (OMS) como uno de los principales problemas de salud en el mundo. Se estima que 71 millones de personas están infectadas de forma crónica con el virus de la hepatitis C (2)(7)(14).
Antes de 1992, la hepatitis C tuvo un gran impacto en la salud pública debido al riesgo de transmisión del virus a partir de sangre de donantes infectados. Actualmente se realizan pruebas de rutina en los bancos de sangre que garantizan la seguridad de las transfusiones de sangre y derivados. Las principales vías de transmisión del virus son a partir del contacto sexual, el uso inadecuado de drogas ilícitas intravenosas donde se comparten agujas, los tatuajes, piercings, las infecciones en unidades de diálisis y la exposición por riesgo ocupacional, como sucede con los accidentes con agujas contaminadas por el virus (13)(14).
El periodo de incubación es de unas 8 semanas. A diferencia de las infecciones por el virus de la hepatitis B, la mayoría de las infecciones por el virus de la hepatitis C sí progresan a la fase crónica, y al igual a como sucede con la hepatitis B, puede evolucionar a cirrosis hepática y eventualmente a cáncer de hígado. Desde el punto de vista clínico, la hepatitis C se ha considerado una enfermedad silenciosa con pocas manifestaciones clínicas, sin embargo, en el 20% de los casos pueden presentarse los síntomas comunes de la hepatitis, como dolor abdominal, vómito, fiebre, fatiga, etc. (4)(7)(13).
El diagnóstico inicial se hace buscando los anticuerpos contra el virus de la hepatitis C, pero esta prueba necesitará eventualmente una prueba confirmatoria molecular, ya que la presencia de anticuerpos no diferencia entre las personas que tienen una infección activa, de aquellos con una infección pasada resuelta (15). Otros estudios para la evaluación de los pacientes con hepatitis C, incluyen la determinación de la carga viral y la genotipificación del virus, los cuales se reservan para el momento de tomar decisiones terapéuticas (4).
Laboratorio Clínico Hematológico
En el Hematológico contamos con las pruebas para la detección de marcadores serológicos de la hepatitis B (HBsAg, Anti-HBs, Anti-HBc), anticuerpos contra el virus de la hepatitis C (anti-HCV), anticuerpos IgM y totales contra el virus de la hepatitis A, y otros más para el apoyo del diagnóstico por el laboratorio de las hepatitis virales.
Bibliografía
- Lanini S, Ustianowski A, Pisapia R, Zumla A, Ippolito G. Viral hepatitis: etiology, epidemiology, transmission, diagnostics, treatment, and prevention. Infect Dis Clin North Am. 2019 Dec;33(4):1045-1062. doi: 10.1016/j.idc.2019.08.004. PMID: 31668190.
- Zarrin A, Akhondi H. Viral hepatitis. [Updated 2021 Apr 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan. Available from: https://www.ncbi.nlm.nih.gov/books/NBK556029/.
- Razavi H. Global epidemiology of viral hepatitis. Gastroenterol Clin North Am. 2020 Jun;49(2):179-189. doi: 10.1016/j.gtc.2020.01.001. PMID: 32389357.
- Prasidthrathsint K, Stapleton JT. Laboratory diagnosis and monitoring of viral hepatitis. Gastroenterol Clin North Am. 2019 Jun;48(2):259-279. doi: 10.1016/j.gtc.2019.02.007. Epub 2019 Apr 1. PMID: 31046974.
- Abutaleb A, Kottilil S. Hepatitis A: epidemiology, natural history, unusual clinical manifestations, and prevention. Gastroenterol Clin North Am. 2020 Jun;49(2):191-199. doi: 10.1016/j.gtc.2020.01.002. Epub 2020 Mar 29. PMID: 32389358; PMCID: PMC7883407.
- Restrepo Gutiérrez JC, Toro Montoya AI. Hepatitis A. Med. Lab. 2011;17(1-2):11-2. https://medicinaylaboratorio.com/index.php/myl/article/view/320.
- Mehta P, Reddivari AKR. Hepatitis. [Updated 2021 Jan 16]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK554549/.
8. Escandón-Felizzola VD. Recomendaciones en el tratamiento actual de la infección crónica por el virus de la hepatitis B. Hepatología 2020;1:36-54. https://doi.org/10.52784/27112330.114.
9. Toro Montoya AI, Restrepo Gutiérrez JC. Hepatitis B. Med. Lab. [Internet]. 1 de julio de 2011 [citado 10 de julio de 2021];17(7-8):311-29. Disponible en: https://medicinaylaboratorio.com/index.php/myl/article/view/360.
10. Trépo C, Chan HL, Lok A. Hepatitis B virus infection. Lancet. 2014 Dec 6;384(9959):2053-63. doi: 10.1016/S0140-6736(14)60220-8. Epub 2014 Jun 18. PMID: 24954675.
11. Seto WK, Lo YR, Pawlotsky JM, Yuen MF. Chronic hepatitis B virus infection. Lancet. 2018 Nov 24;392(10161):2313-2324. doi: 10.1016/S0140-6736(18)31865-8. PMID: 30496122.
12. OMS. Hepatitis B. https://www.who.int/es/news-room/fact-sheets/detail/hepatitis-b.
13. Restrepo Gutiérrez JC, Toro Montoya AI. Hepatitis C. Med. Lab. 2011;17(9-10):411-28. https://medicinaylaboratorio.com/index.php/myl/article/view/368.
14. Spearman CW, Dusheiko GM, Hellard M, Sonderup M. Hepatitis C. Lancet. 2019 Oct 19;394(10207):1451-1466. doi: 10.1016/S0140-6736(19)32320-7. PMID: 31631857.
15. Marín-Zuluaga JI, Díaz-Ramírez GS. Tratamiento actual de la hepatitis C en Colombia. Hepatología 2020;1:99-115. https://doi.org/10.52784/27112330.119.



